Операция выполнена мультидисциплинарной бригадой кардиохирургов и онкологов под руководством профессора Павлова В.Н. С согласия пациента мы приводим описание клинического случая и материалы хода операции.
Клинический случай: Пациент 63 года. Диагноз: Рак правой почки T3сN0M0. Опухолевый тромб НПВ IV уровня.
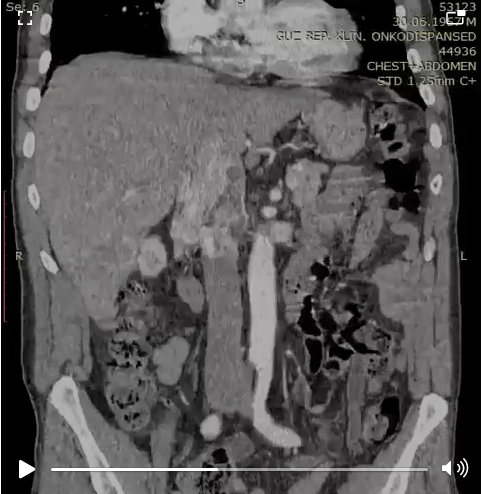
По данным КТ: в области верхнего полюса правой почки объемное неоднородное образование размерами 63х61х82 мм с признаками инвазии в ЧЛС, задний листок фасции Герота, почечную вену, в нижнюю полую вену, распространяясь до правого предсердия. Нижняя полая вена расширена до 43х52 мм. Лимфоузлы брюшной полости и забрюшинного пространства не увеличены.
По данным ЭХО-КГ: в полости правого предсердия лоцируется подвижное объемное образование размерами 55х35 мм, пролабируещее в отверстие трикуспидального клапана, не вызывающее обструкцию,исходящее из НПВ длиной 10 см.
Операция: Нефрэктомия с тромбэктомией из НПВ, стернотомия, удаление опухолевого тромба из полости правого предсердия.
Опухолевые тромбы нижней полой вены и даже правого предсердия, возникающие при злокачественных опухолях почек, зачастую протекают бессимптомно, их выявляют только в ходе специального обследования. Хирургическое вмешательство у таких пациентов чревато эмболией легочных артерий. В приведенном наблюдении удаление протяженного опухолевого тромба было выполнено без использования искусственного кровообращения.
Ход операции: После мобилизации правого фланга ободочной кишки по Кохеру, последняя отведена медиально, выделена правая почка. В средней и верхней трети правой почки опухолевидное образование размерами до 10 см. Лимфатические узлы ворот почки не изменены. Выделены почечные сосуды. В просвете правой почечной вены определяется опухолевый тромб. Правая почечная вена выделена до нижней полой вены. Далее мобилизована почка с паранефральной клетчаткой, удалена единым блоком. Тупо и остро выделена аорта, НПВ, правая и левая почечная вена. Паракавальные и аортокавальные лимфатические узлы не увеличены. Почечные артерия и вена лигированы, пересечены. В просвете НПВ и правой почечной вены пальпируется тромб НПВ. Правая почечная вена, НПВ проксимальнее и дистальнее взяты на турникеты, вскрыта стенка НПВ, опухолевый тромб не прорастает в стенку НПВ, протяженность тромба до 15 см, до полости правого предсердия. Выполнена продольная стернотомия. Перикардотомия. Наложен кисетный шов на правое предсердие. Наложены турникеты на верхнюю, нижнюю полые вены. После пережатия полых вен вскрыто правое предсердие в центре кисетного шва. В полости правого предсердия тромб-опухоль 5*3см, неправильной формы, неоднородной консистенции, нефиксированный. Тромб удален на отжатии нижней полой вены. Пуск кровотока, турникет с нижней полой вены снят. После ревизии нижней полой вены - тромбы не определяются, нижняя полая вена ушита непрерывно, после промывания гепарином. Материал отправлен на гистологическое исследование. Контроль гемостаза. Дренажи в полость перикарда, загрудинное пространство, в брюшную полость. Рана ушита непрерывным викриловым швом. Асептическая повязка.
Операции по поводу опухолевого тромба в НПВ III-IV уровней все еще остаются сложными вмешательствами У пациентов без метастазов радикальное хирургическое лечение позволяет достигать 5-летней канцер-специфической выживаемости около 65 %. При этом послеоперационные осложнения развиваются у 38 % пациентов, а периоперационная смертность составляет 4–10 %.